Тактика при CoViD-19-ассоциированной венозной тромбоэмболии

Фото носит иллюстративный характер. Из открытых источников.
Американский венозный форум (AVF) представил временные рекомендации по профилактике и лечению венозной тромбоэмболии (ВТЭ) у пациентов с CoViD-19, основанные на заключениях нескольких групп экспертов в области флебологии. По мнению авторов, эти рекомендации позволяют практическим врачам получить наиболее полные ответы на вопросы, которые возникают при ведении пациентов с CoViD-19-ассоциированной ВТЭ. Вместе с тем эксперты обращают внимание на противоречивость отдельных данных и необходимость индивидуализированного терапевтического подхода.

Определение степени риска По данным исследований, проведенных в Китае и Нидерландах, стационарные пациенты с CoViD-19 находятся в группе высокого риска ВТЭ и микрососудистых тромбозов. В таких случаях целесообразна медикаментозная тромбопрофилактика (при отсутствии у инфицированного абсолютных противопоказаний). Вероятность развития тромботических осложнений следует определять у всех пациентов с CoViD-19, которые входят в группу высокого риска ВТЭ и имели несколько неблагоприятных факторов до начала коронавирусной инфекции (более 8 баллов по шкале Caprini). Таким пациентам рекомендуется удвоенная (по отношению к стандартной) дозировка антикоагулянта. В настоящее время отсутствуют рандомизированные исследования, обосновывающие подобную тактику, однако высокая вероятность развития фатальных и нефатальных тромботических событий в этой группе пациентов, а также дополнительные вирус-ассоциированные факторы риска ВТЭ, вероятно, оправдывают такой подход. Заключительную оценку риска ВТЭ по шкале Caprini следует проводить перед выпиской из стационара. Пациенты, набравшие более 8 баллов, нуждаются в продлении медикаментозной тромбопрофилактики. Допускается прием одного из новых оральных антикоагулянтов. Лабораторная диагностика Пациенты с CoViD-19, у которых значительно повышен уровень D-димера, имеют неблагоприятный клинический прогноз и высокий риск тромботических осложнений. Динамическая оценка уровня D-димера требуется на протяжении всего периода стационарного лечения. Также необходимо регулярно выполнять общий анализ крови и определять ряд показателей.
Как предотвратить ВТЭ при коронавирусной инфекции В качестве профилактики ВТЭ у пациентов с CoViD-19 рекомендуется:
Количество тромбоцитов <30ґ109/л, клинически значимое кровотечение или другие абсолютные противопоказания к антикоагуляции являются основанием для использования механических компрессионных устройств. Прямые оральные антикоагулянты (ПОАК) не следует назначать ургентным пациентам для тромбопрофилактики в условиях стационара. Ультразвуковая визуализация Практическому врачу важно учитывать, что показания для выполнения дуплексной ультрасонофлебографии у пациентов с CoViD-19 такие же, как и в остальных случаях (боль, отек нижних конечностей, эритема). Проводить исследование целесообразно лишь тогда, когда его результаты могут благоприятным образом сказаться на исходе заболевания. Повышенные значения D-димера — частая лабораторная находка при CoViD-19, которая связана со степенью тяжести заболевания и является маркером неблагоприятного клинического прогноза. Роль уровня D-димера как показания для дуплексной ультрасонографии:
У госпитализированных пациентов с CoViD-19 дуплексную ультрасонографию необходимо выполнять по месту оказания медицинской помощи. Предпочтение следует отдавать беспроводным портативным ультразвуковым устройствам. Их датчики легко поддаются обработке, что позволяет минимизировать риск контаминации. Алгоритм тромбопрофилактики у стационарных пациентов с CoViD-19 
* В случае абсолютных противопоказаний к назначению антикоагулянтов с целью тромбопрофилактики следует использовать прерывистую пневмокомпрессию. Рекомендации по тромопрофилактике перед выпиской стационарного пациента с CoViD-19 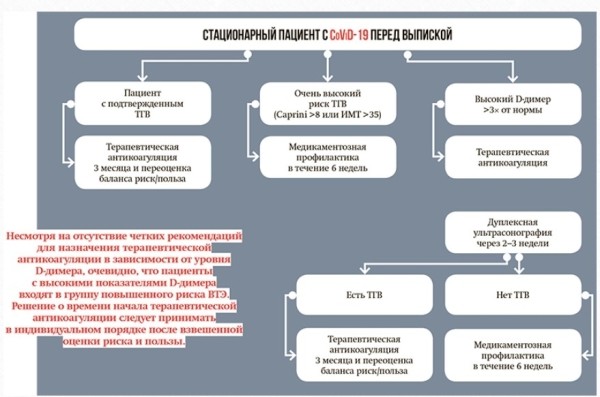
Терапевтическая антикоагуляция По литературным данным, у умерших пациентов с CoViD-19 часто обнаруживалась ВТЭ. Повышенные показатели D-димера были связаны с бóльшим уровнем общей летальности, в то время как применение НМГ приводило к снижению концентрации D-димера. Аутопсийные исследования показали, что у пациентов развивался микрососудистый тромбоз в органах, участвующих в выведении из организма конечных продуктов метаболизма (легкие, почки и др.). Это могло быть одной из причин полиорганной дисфункции. Если пациент получал антикоагулянтную терапию до госпитализации, целесообразно продолжить ее в стационаре (при отсутствии кровотечения). В том случае, если пациент принимает варфарин или ПОАК, рекомендуется перейти на внутривенное введение НФГ или инъекции НМГ. При значительном повышении уровня D-димера следует рассмотреть возможность терапевтической антикоагуляции. Выбор пороговых значений может отличаться: в одних центрах в качестве точки отсечения используют 3-кратное увеличение уровня D-димера (с поправкой на возраст), в других — пороговое значение >3 000 нг/мл. Несмотря на отсутствие четких рекомендаций для назначения терапевтической антикоагуляции в зависимости от уровня D-димера, очевидно, что пациенты с высокими показателями D-димера входят в группу повышенного риска ВТЭ. Решение о времени начала терапевтической антикоагуляции следует принимать в индивидуальном порядке после взвешенной оценки риска и пользы. Немногочисленные наблюдения продемонстрировали снижение концентрации D-димеров, клиническое улучшение и более низкий уровень смертности на фоне терапевтической антикоагуляции по сравнению с пациентами, не получавшими лечение антикоагулянтами. Это значит, что уровень D-димера может быть не только прогностическим маркером развития ВТЭ, но и показателем эффективности терапии. Применение терапевтической антикоагуляции у пациентов с CoViD-19 не связано с высокой частотой тяжелых геморрагических осложнений. Наибольшую опасность представляют кровотечения с развитием ДВК, поэтому важное значение имеют динамический мониторинг и регулярная переоценка баланса риска и пользы. Выбор антикоагулянта и режима дозирования В остром периоде заболевания пациенты с ВТЭ должны получать НФГ (под контролем АЧТВ) или НМГ (например, эноксапарин в дозе 1 мг/кг дважды в день). В большинстве ургентных ситуаций следует применять НФГ (в связи с быстрой обратимостью действия). Низкомолекулярные гепарины также могут рассматриваться в качестве основной терапевтической опции и даже быть более предпочтительным вариантом, поскольку обладают противовоспалительным эффектом. Аргатробан или фондапаринукс назначаются пациентам с подтвержденной гепарин-индуцированной тромбоцитопенией. Варфарин не следует применять в остром периоде заболевания. Амбулаторные рекомендации В случае подтвержденного тромбоза (венозного или артериального) необходимо продолжить терапевтическую антикоагуляцию в течение трех месяцев с последующей переоценкой баланса риска и пользы. Пациенты с очень высоким риском развития ВТЭ (имеющие морбидное ожирение, набравшие более 8 баллов по шкале Caprini) нуждаются в медикаментозной тромбопрофилактике в течение шести недель после стационарного лечения. Пациентам, которые при поступлении имели 3-кратное увеличение уровня D-димера, после выписки следует:
Если пациент получает для тромбопрофилактики НМГ, рассмотрите возможность перехода на ПОАК. В амбулаторных условиях допускается прием НМГ или ПОАК, однако прямые оральные антикоагулянты предпочтительнее в связи с простотой применения и большей приверженностью пациентов лечению. В краткосрочной перспективе более оправдано назначение НМГ, обладающего противовоспалительным эффектом (особенно пациентам, которые перенесли CoViD-19 в тяжелой форме). От применения варфарина следует отказаться, поскольку лабораторный мониторинг терапии предполагает непосредственный контакта пациента с медперсоналом.
Источник: medvestnik.by
Комментарии закрыты.